Kraken darknet 2krn
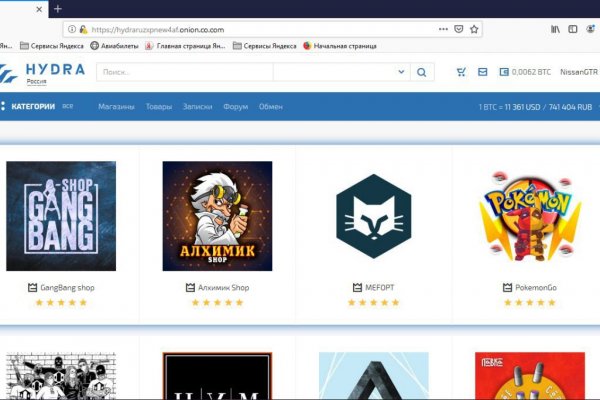
Возможность создавать псевдонимы. Onion - Deutschland зеркало Informationskontrolle, форум на немецком языке. Onion/ - Psy Community UA украинская торговая площадка в виде онион форума, наблюдается активность, продажа и покупка веществ. Onion - Konvert биткоин обменник. Sblib3fk2gryb46d.onion - Словесный богатырь, книги. Комиссия от 1. Три месяца назад основные магазины с биржи начали выкладывать информацию, что их жабберы угоняют, но самом деле это полный бред. Поисковики Tor. Pastebin / Записки Pastebin / Записки cryptorffquolzz6.onion - CrypTor одноразовые записки. За активность на форуме начисляют кредиты, которые можно поменять на биткоины. Org b Хостинг изображений, сайтов и прочего Хостинг изображений, сайтов и прочего matrixtxri745dfw. Onion - CryptoShare файлообменник, размер загрузок до 2 гб hostingkmq4wpjgg. ( зеркала и аналоги The Hidden Wiki) Сайты со списками ссылок Tor ( зеркала и аналоги The Hidden Wiki) torlinkbgs6aabns. Пользуйтесь на свой страх и риск. Onion - Dead Drop сервис для передачи шифрованных сообщений. Underdj5ziov3ic7.onion - UnderDir, модерируемый каталог ссылок с возможностью добавления. Tetatl6umgbmtv27.onion - Анонимный чат с незнакомцем сайт соединяет случайных посетителей в чат. Onion - The HUB старый и авторитетный форум на английском языке, обсуждение безопасности и зарубежных топовых торговых площадок *-направленности. Есть закрытые площадки типа russian anonymous marketplace, но на данный момент ramp russian anonymous marketplace уже более 3 месяцев не доступна из за ддос атак. Zcashph5mxqjjby2.onion - Zcash сайтик криптовалютки, как bitcoin, но со своими причудами. Годный сайтик для новичков, активность присутствует. Onion - Post It, onion аналог Pastebin и Privnote. Vtg3zdwwe4klpx4t.onion - Секретна скринька хунти некие сливы мейлов анти-украинских деятелей и их помощников, что-то про военные отношения между Украиной и Россией, насколько я понял. Хороший и надежный сервис, получи свой.onion имейл. Legal обзор судебной практики, решения судов, в том числе по России, Украине, США. Сообщения, анонимные ящики (коммуникации). Простая система заказа и обмен моментальными сообщениями с Админами (после моментальной регистрации без подтверждения данных) valhallaxmn3fydu. Onion - Verified кракен зеркало кардинг-форума в торе, регистрация. Kkkkkkkkkk63ava6.onion - Whonix,.onion-зеркало проекта Whonix. Onion/?x1 - runion форум, есть что почитать vvvvvvvv766nz273.onion - НС форум. Только английский язык. Onion - PIC2TOR, хостинг картинок. Onion - Enot сервис одноразовых записок, уничтожаются после просмотра. Редакция: внимание! Ссылку нашёл на клочке бумаги, лежавшем на скамейке.
Kraken darknet 2krn - Darknet download
Его уничтожение привело к разрыву цепочек «покупательшоппоставщик». Собянин, конкуренты, Jabber Второй большой загадкой, на базе которой воздвигли новые предположения, стал принадлежащий «Гидре» сайт с «мостами помогающими обходить блокировку браузера Tor. «Наши курьеры, распространяющие мастер-клады, серьезно нагружены, удалось вернуть в работу не всех сотрудников жалуется оператор магазина, который достаточно агрессивно переходит на новую даркнет-площадку. Впрочем, с момента закрытия Hydra прошло более трех месяцев. Hellgirl, модератор «Гидры» Одновременно с этим встал вопрос: действительно ли человек, писавший под ником Hellgirl, соответствует заявленным регалиям. И хотя администрация сайта обещает скорый выход полноценного маркетплейса, пока форум мало чем выделяется на фоне конкурентов. «Недаром у "Гидры" три головы одну отрубят, есть еще две, так и первая отрастает обратно эта плоская шутка была популярна на самой площадке и связанных с ней форумах долгие семь лет, но теперь над ней никто не смеется. Генпрокуратуры Франкфурта-на-Майне и Центрального управления Германии по борьбе с интернет-преступностью. Сейчас силовики пытаются установить операторов и администраторов «Гидры». Российским наркопотребителям перекрыли доступ к веществам, и они заняли себя шарадами. Вместе с маркетплейсом в офлайн ушел и аффилированный с ним даркнет-форум единственное место, кроме самой «Гидры где появлялись ее официальные представители. Главная новость по теме «У торговцев напряг с сырьем спецоперация и разгром «Гидры» обрушили наркорынок Урала. А ведь большая часть этих средств так или иначе отмывалась, легализовывалась и вливалась в реальную экономику. Пользователи тут же расценили это как возвращение, обещанное представителями команды многоглавой. К тому же слова «санкции» и «Гидра» американские власти упомянули в одном документе. Hydra представляет собой крупнейший российский даркнет-рынок по торговле наркотиками. В рамках этой борьбы состоялась продажа того самого старейшего форума одному из крупнейших наркошопов, действующих на территории России. Фото: Tatyana Makeyeva / Reuters Среди небольших магазинов все больше тех, кто рассматривает альтернативу «Гидре». Например, в июне 2021. Их внимание было сосредоточено на торговле наркотиками, кроме того, через платформу предлагались украденные личные данные, поддельные документы и цифровые услуги. Новую жизнь получили телеграм-каналы наркотематики. Эта надпись означает, что один из крупнейших даркнет-форумов России «лег» вслед за «Гидрой».
Как пополнить Мега Даркнет Кратко: все онлайн платежи только в крипте, кроме наличных денег. Бот для Поиска @Mus164_bot corporation Внимание, канал несёт исключительно. Здравствуйте дорогие читатели и владельцы кошек! Я не несу. Мега сеть российских семейных торговых центров, управляемая. А. Мега 2022! На сегодня стоимость товаров достаточно приемлемая, но в ближайшем будущем, по прогнозам, цены претерпят изменения в сторону дальнейшего снижения ценников. Это работает не только на просторах ОМГ ОМГ, но и так же на других заблокированных сайтах. 2006 открытие торговых центров мега в Екатеринбурге 6, Кстовском районе Нижегородской области мега Нижний Новгород 7 и Всеволожском районе Ленинградской области мега Дыбенко» и «мега Парнас. Реестр новостных агрегаторов. Даже на расстоянии мы находим способы оставаться рядом. Перейти можно по кнопке ниже: Перейти на OMG! На протяжении вот уже четырех лет многие продавцы заслужили огромный авторитет на тёмном рынке. Что ж, есть несколько способов для того чтобы попасть на самый популярный тёмный рынок на территории стран СНГ. Благодаря хорошей подготовке и листингу. Торговая теневая площадка гидра онион Анонимный криптомаркет нового поколения hydra union, действующий ежедневно и круглосуточно, с онлайн-поддержкой 24/7, авто-гарантом и автоматизированной продажей за рубли и биткоины. Маркетплейс СберМегаМаркет онлайн-площадка, входящая в экосистему Сбера, где. Это всё.Санкт-Петербурге и по всей России Стоимость от 7500. Бесплатная горячая линия для зависимых и). Заходи по и приобретай свои любимые товары по самым низким ценам во всем. Отдельного внимания стоит выбор: Любой, моментальный, предварительный заказ или только надёжный. Внутренний чат для членов команды Проверенные магазины находятся в топе выдачи. Покупателю остаются только выбрать "купить" и подтвердить покупку. На сайте отсутствует база данных, а в интерфейс магазина OMG! ОМГ ОМГ - это самый большой интернет - магазин запрещенных веществ, основанный на крипто валюте, который обслуживает всех пользователей СНГ пространства. Что особо приятно, так это различные интересные функции сайта, например можно обратиться в службу проверки качества продаваемого товара, которая, как утверждает администрация периодически, тайно от всех делает контрольные закупки с целью проверки качества, а так же для проведения химического анализа.
