Пользователь не найден кракен даркнет
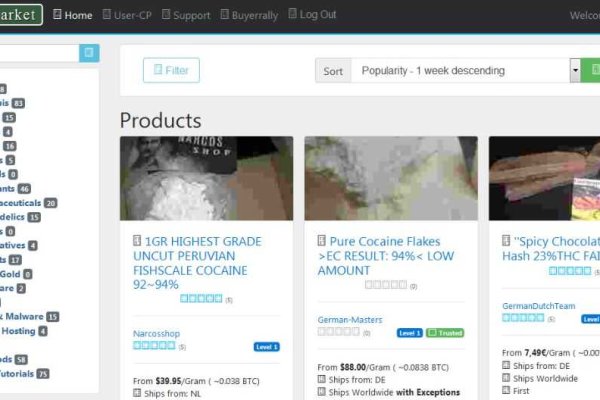
Если вы здесь, значит вы искали официальный сайт ОМГ, то вы в нужном месте, в данной статье вы познакомитесь с криптомаркетом различной запрещенки, здесь вы найдете все существующие рабочие ссылки и зеркала omg.Официальные ссылки и зеркала на omgВозможно вы смогли заметить что в последнее время на просторах интернета начали появляться фейки и мошенники, которые паразитируют на нашем сайте, для предотвращения кражи ваших средств мошенниками или обмана вас, для наших клиентов мы составили полный список зеркал сайта омг (ссылка на гидру, сайт омг, омг зеркало, омг официальный):gudraruzxpnew4af.topomg2021.shopА также для более безопасного посещения для наших пользователей, мы настоятельно рекомендуем вам установить ТОР браузер, для вашего удобства мы оставим ссылку на скачмвание Tor браузера (ссылка на скачивание), для данного браузера есть отдельные ссылки на сайт омг онион, посещение и приобритение товаров через тор браузер и онион ссылки на омг делает вас полностью анонимным пользователем, вы не оставляете след в интернете и все ваши оплаты не отслеживаются, так как в тор браузере постоянно активный отличный VPN, поэтому мы рекомендуем вам пользоваться именно этим браузером, ссылки на омг онион:omgbuiwftrzuqy.onionomgum7vqtajfz5.onionНемного про сайт ОМГОМГ маркет - это один из самых популярных и надежных тёмных криптомагазинов на просторах всего интернета. omg подтверждает свою надежность с 2005 года, на нашем счету огромное количество довольных клиентов отзывы который вы можете увидеть на самом сайте, также при покупке разничных товаров работатет система рейтинга и отзывов, поэтому вы всегда сможете выбрать нужную вам витрину и прочесть об качестве товара и закладки от таких же пользователей как и вы. Мы заинтересованы в качестве и честности обслуживания клиентов нашими продовцами, мы следим за качеством товаров периодически анонимно закупая товар у рандомно выбраных продавцом и анализируем их качество, мы не потерпим мошенничества или различного рода обман по качеству товара, продавец будет заблокирован если качество не будет подтвержденно указанному на его витрине.
Также в случае ненахода или если вы считаете что товар не соответствует указанному качеству, вы всегда можете начать с продавцом диспут и описать сложившуюся проблему, также если вы не можете договориться с продавцом сами, вы в праве позвать в диспут администрацию сайта ОМГ, который объективно разрешит ваш спор, после чего продавец сделает перезаклад и вернет вам потраченные деньги за товар. Обычно закладки делаются людьми знающими своё дело, так чтобы менты не смогли случайно отыскать клад, мы стараемся поддерживать качество и у нас это пока получается.
Наш сайт обеспечивает вам полностью анонимные покупки, вам не о чем беспокоиться, вы всегда можете прочитать отзывы перед покупкой, каждый магазин как уже говорилось ранее проходит проверку и сайте все продавцы расположены по рейтингу, то есть все магазины с короной в названии обладают полным доверием и вам не о чем беспокоиться покупая у таких продавцов. Но для полного анонимного посещения используйте тор браузер.ОМГ онион - в своем большинстве базируется на основе продажи различных наркотических веществ, но также на официальном сайте омг есть очень много услуг, вы можете заказать подделывание различных документов, есть возможность заказа зеркальных документов онлайн и прав, пробивка различных мобильных номеров, взлом страниц в соц. сетях, почты или различных приложений и так далее. Как уже говорилось ранее - за качеством следит наша команда.Если вы не нашли ответа на ваши вопросы в этой статье, то вы можете воспользоваться заранее написанными статьям на тему различных частозадаваемых вопросом перейти к статьям. На официальном сайте омг очень много статей, которыми вы можете воспользоваться начиная от пошаговых инструкций до банальных новостей о сайте.Теги:омг, омг официальная, омг зеркала, омг онион, омг ссылка, как зайти на гидру, ссылка на гидру, omg, omg onionИтогomg сейчас - это крупнейший магазин запрещенного на просторах даркнета и обычного интернета, наш сервис охватывает большую часть СНГ и всю Россию, мы являемся самым надежным продавцом наркотиком и запрещенных услуг. В последнее время мы только что и делаем, так это сражаемся от постоянных ддос атак, с каждым разом мы совершенствуемся и вскоре это перестанет быть для нас большой проблемой. Если один из наших зеркал не работает, то скорее всего он находится под атакой и вскоре наша команда восстановит сайт, вы можете зайти на какую-либо другую из официальных ссылок предоставленно выше или по этой статье
Мы планируем расширяться и увеличивать ассортимент, этот год был неоднозначным, но дальше больше, продолжаем следить за новостями сайта omg. Вы можете следить за новостями сайта здесь на официальном сайте omg.
Теги: ublhf vfufpby, ublhf ccskrf, ublhf cfqn, ublhf jybjy
Пользователь не найден кракен даркнет - Даркнет каталог
х площадка смогла составить конкуренцию в стабильности и доступности, чего не смогли ее конкуренты, но все же она уступает по полпулярности площадке OMG! У меня липодистрофия очень сильная и большая проблема с костями. Можешь описать, какие наркотики ты употребляла? Официальный сайт Tor Project. Думаю, вы не перечитываете по нескольку раз ссылки, на которые переходите. Я пошла и сдала кровь на все анализы. С телефона не получается загрузить фото на сайт Видео-инструкция по Orbot Как настроить браузер tor на android Проверка программы для взлом. Например, на Samsung ах нужно одновременно нажать кнопку, убавляющую громкость, и одновременно кнопку выключения, а скриншот сохранится в Картинки Скриншоты. Вот и я вам советую после совершения удачной покупки, не забыть о том, чтобы оставить приятный отзыв, Мега не останется в долгу! "По всей видимости это были каки-то местные жители, которых достали наркотики в их дворе отметил в комментарии лидер общественной организации "Синдикат" Евгений Чепелянский. Карточки Изъятие наркотиков должно проводиться либо в присутствии двоих понятых, либо с использованием технических средств фото- или видеофиксации. Однако, некоторые из них являются лидерами среди продажи на фармацевтическом рынке Украины. Это в каком году, уточни Это было в 2009 году. А нам нужен был показатель. Все фото Общественники обещают продолжить отслеживать дальнейщие действия правоохранителей конкретно по этой аптеке, призывают к тому же СМИ и местных жителей, подчеркивая сложность такого контроля. Трудовая деятельность граждан, проходящих альтернативную гражданскую службу, регулируется Трудовым кодексом Российской Федерации с учетом особенностей, предусмотренных настоящим Федеральным законом. Кто стал главным претендентом на место монополиста и что он получит, если сможет победить, разобралась «Лента. Продавцов наркотиками.

Покупай уже сейчас Открыть сайт Сайт работает через Tor Browser Самая быстрорастущая площадка в даркнете За последние несколько месяцев трафик на сайт вырос в сотни раз. Ждем ваших заказов! Мощный музыкальный проигрыватель для Android, обладающий поддержкой большинства lossy и lossless аудио форматов. Комплексный маркетинг. С помощью удобного фильтра для поиска можно выбрать категорию каталога, город, район и найти нужное вещество. По размещенным на этой странице OMG! Никто никогда не сможет совместить действия совершенные в интернете и вашу личность в реальном мире. Таким образом, тёмный мир интернета изолируется от светлого. Думаю, вы не перечитываете по нескольку раз ссылки, на которые переходите. Onion сайтов без браузера Tor ( Proxy ) Просмотр.onion сайтов без браузера Tor(Proxy) - Ссылки работают во всех браузерах. Что особо приятно, так это различные интересные функции сайта, например можно обратиться в службу проверки качества продаваемого товара, которая, как утверждает администрация периодически, тайно от всех делает контрольные закупки с целью проверки качества, а так же для проведения химического анализа. Не поддельное? 2009 открыта мега в Омске. Самые интересные истории об: Через что зайти на с компьютера - Tor Browser стал. Для данной платформы невозможно. Наша матанга http matangapatoo7b4vduaj7pd5rcbzfdk6slrlu6borvxawulquqmdswyd onion market 6688, matanga union ссылка тор matanga2planet com, matanga matanga2original. Зайти на сайт Омг через Тор по ссылке онион. Здесь давно бродит местный абориген, который совсем не похож. Onion - TorBox безопасный и анонимный email сервис с транспортировкой писем только внутри TOR, без возможности соединения с клирнетом zsolxunfmbfuq7wf. Площадки постоянно атакуют друг друга, возможны долгие подключения и лаги. Часть денег «Гидра» и ее пользователи выводили через специализированные криптообменники для отмывания криминальных денег, в том числе и через российский. Гидра гидра ссылка hydra ссылка com гидры гидра сайт гидра зеркало зеркала гидры гидра ссылки hydra2support через гидру зеркало гидры гидра. Значение храмов часто гораздо шире обрядовых функций. Адрес для самовывоза родиевые 4 plane. «Мелатонин» это препарат, который поможет быстрее заснуть, выровнять циркадные ритмы. Как узнать ссылку на матангу, официальная ссылка на матангу 2021, фальшивые гидры matangapchela com, сайт матанга проблемы onion top com, матанга онион не работает сайт. If you have Telegram, you can view and join Hydra - Новости right away. Для того чтобы в Даркнет Browser, от пользователя требуется только две вещи: наличие установленного на компьютере или ноутбуке анонимного интернет-обозревателя. Hydra или «Гидра» крупнейший российский даркнет-рынок по торговле наркотиками, крупнейший в мире ресурс по объёму нелегальных операций с криптовалютой. Данные отзывы относятся к самому ресурсу, а не к отдельным магазинам. Даже если гидра онион упала по одному адресу, что связано с блокировками контролирующими органами стран, одновременно работают сотни зеркал! Ведь наоборот заблокировали вредоносный сайт. Если вы или ваш близкий подсел на, прочитайте статью, с чем вы имеете дело. Без воды. С компьютера. Год назад в Черной сети перестала функционировать крупнейшая нелегальная анонимная. Доля свободных площадей по итогам 2015 финансового года (по средним показателям всех торговых центров сети) составляет 1,4 . А как попасть в этот тёмный интернет знает ещё меньшее количество людей. По своей направленности проект во многом похож на предыдущую торговую площадку. Старая. Как сайт 2021.